
COVID-19パンデミック下で求められるこれからのメンタルヘルス対策~COVID-19感染拡大を精神科医の視点で考える Vol.6
尾崎 紀夫 先生(名古屋大学大学院医学系研究科精神医学 教授/名古屋大学脳とこころの研究センター センター長)
COVID-19パンデミックによるメンタルヘルス悪化を危惧する声明や提言が、国内外の多くの組織体から表明されてきました。それらの提言作成にも関わった尾崎紀夫先生に、パンデミック下での今後のメンタルヘルス対策として求められることを伺いました。また周産期メンタルヘルスの問題を中心に、名古屋大学でパンデミック以前から進めている新たな対策への取り組みについてもお話しいただきました。
―COVID-19パンデミックが人々のメンタルヘルスに及ぼす影響について、どのようなことが懸念されていますか。またその対策については、どのようなことが必要と考えられますか。国内外で発出された各種提言などの内容を踏まえ、ご紹介ください。
COVID-19がメンタルヘルスにもたらす悪影響については、2020年春に始まったパンデミック当初より、国内外の各種組織体が警告を発し、緊急的な対策の必要性を訴えてきました。2020年5月13日には、国連のアントニオ・グレーテス事務総長が加盟国政府にメンタルヘルス対策強化を要請するため、声明を発表しました1。そのなかで、パンデミック以前からメンタルヘルス対策が長年にわたり軽視され、不十分な投資しかされてこなかった結果として、COVID-19パンデミックを契機とした精神的ストレスにより、家庭やコミュニティに重大なメンタルヘルス危機をもたらしている、と指摘しました。また、メンタルヘルス悪化のリスクが最も高い人々として、最前線の医療従事者のほか、高齢者、青年・若年者、従来メンタルヘルス不調に陥っていた人々などを挙げました。
一方、日本学術会議を含むG7サミット参加各国の科学アカデミーは、Gサイエンス学術会議声明として4月8日、COVID-19パンデミックへの対応における国際協力の重要性を訴えました2。加えて5月28日には、急速に進歩する情報技術を活用して医療の質向上を目指す取り組みとして、「デジタルヘルス」を国際協力の下、より強力に推進することを提言しました3。このデジタルヘルスは、COVID-19パンデミック下のメンタルヘルス対策の鍵になると考えています。本提言のなかで挙げられている、デジタルヘルス技術が医療に応用される局面は多岐にわたりますが、遠隔から利用可能なモニタリング機器による患者の状態のリアルタイム把握や、遠隔診察に加え、個別化医療のさらなる推進などが想定されています。また本提言では、デジタルヘルス技術が安全かつ信頼できる技術として進歩するために必要な基盤として、遠隔医療によって集積したデータの解析に不可欠な人工知能(AI)とデータサイエンスに加え、サイバーセキュリティの重要性を指摘しています。実際、患者の個人情報に関わる診療データを、ネットワークを介してやり取りするにあたって、セキュリティの確保は極めて重要と言えます。
さて、上で紹介した国際的な声明や提言を踏まえ、国内の基礎から臨床まで多数の脳科学関連学会から成る日本脳科学関連学会連合では、6月25日、COVID-19パンデミック下のメンタルヘルス対策についての緊急提言を発表しました4。そのなかで、日本国内で懸念されるメンタルヘルス危機として、各種精神疾患の新たな発症や再発・悪化、自殺者数増加、ドメスティックバイオレンスや虐待などが喫緊の課題であるとしました。そしてこれらCOVID-19の影響は社会の多層に及んで多様に生じることが予想されるため、従来のメンタルヘルス対策や方法論では対応が困難であり、新しい形のメンタルヘルス対策システムを早急に構築、整備する必要があるとしました。
本緊急提言では、従来のメンタルヘルス対策の問題点として、潜在的に精神医療のニーズがありながらも受診につながらない患者さんが相当数存在し、アクセスが困難であったことを指摘しています。COVID-19パンデミックは、以前からのメンタルヘルス対策をめぐる課題を再認識させました。このような現状認識から、緊急提言が構想する新しい形のメンタルヘルス対策システムでは、今回のパンデミックがもたらした危機だけでなく、以前からの潜在ニーズも見据えた対策の再構築を目指しています。今こそ産官学の連携強化の下、脳科学やAI技術を活用した科学的エビデンスに基づくメンタルヘルス対策の社会実装化を進めることで、従来のニーズにはより個別化医療として対応し、潜在的なニーズには遠隔メンタルヘルス・心理支援を活用して対応していくことが必要である、と強調しています(図1)。
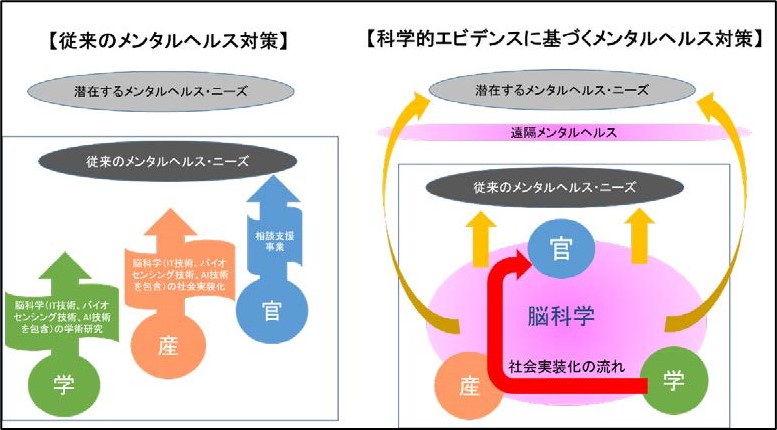
図1 従来のメンタルヘルス対策から、科学的エビデンスに基づくメンタルヘルス対策へ
[参考文献4より]
―尾崎先生が取り組まれている周産期メンタルヘルスの問題に対して、COVID-19が及ぼす影響としてはどのようなものが挙げられますか。また、パンデミック下で実際に遭遇した周産期メンタルヘルス関連の症例があれば、教えてください。
妊産婦はCOVID-19によるメンタルヘルスへの影響を受けやすいハイリスク者に挙げられます。一般に周産期は、子育てに伴う負担や慢性的睡眠不足、さらに内分泌学的変化などを背景として、精神疾患の発症・再発のリスクが高いですが、パンデミック下でさらなる心理的負荷が加わっている可能性があります。
パンデミック下の外出自粛による在宅生活で、家庭内に家事・仕事・子育ての全てが集まることとなり、家庭内ストレスの高まりを背景にした衝突やドメスティックバイオレンスの被害は、女性が受けやすいと考えられます。それに加え、妊婦では免疫寛容状態にあるため肺炎重篤化リスクが高いとされ、産婦も免疫系が未発達な新生児をケアしていることで、感染への不安はより強いと推測されます。また、メンタルヘルス対策として従来機能していた、出産・育児をサポートする母親教室や里帰り分娩などが、感染対策のために中止あるいは制限されていることも不安を高めていると考えられます。
名古屋大学医学部附属病院(以下、当院)精神科(以下、当科)でも、COVID-19パンデミック下で不安が強くなり、通院先の産科クリニックからの紹介で受診した妊婦さんがいました。胎動を感じた折などに胎児の状態に関する不安が生じ、繰り返し産科クリニックを受診して確認せずにはいられなくなったことで当科紹介となりました。まず産科医との関係性を確認したところ、その産科医の説明を受ければ納得して落ち着くとのことで、しっかり信頼関係が築かれていました。また主訴である胎児に関する不安以外の精神症状は、特段認められませんでした。したがって、現時点で現れている不安は妊婦として当然のもので、当面は精神科的な加療を要さないと判断し、その旨説明しました。今後の症状悪化時の対応に関しては、COVID-19患者が来院する可能性がある当院より、当科連携先の精神科クリニックの受診を選択肢として考慮してみることを勧めました。そのうえで、妊産婦のメンタルヘルスに対するこれからの体制として、オンラインメンタルヘルス対策を活用した在宅支援という選択肢についても、お話ししました5。
―パンデミック下での周産期メンタルヘルスの問題に対しては、どのような対策が必要と考えられますか。名古屋大学での実際の取り組みも含め、お聞かせください。
妊産婦のメンタルヘルスの問題は、産後うつによる自死の問題を中心に、パンデミック以前より早急な対策が必要と指摘されてきました。東京都内の調査で、妊産婦の周産期の死因の71%が自死であり、産後自死者の精神疾患有病率は60%であるにもかかわらず、産婦は育児の悩みがあっても精神科受診を避ける傾向があることが報告されています6。
そこで、私たちが現在、対策として注目し開発を進めているのが、妊産婦等の睡眠障害やそれに影響する生活習慣を遠隔モニタリングし、データのフィードバックによって睡眠改善につなげる在宅支援方法です。妊産婦の睡眠障害と気分障害は相互に影響を及ぼしあう双方向の関係にあることがわかっており7、乳児への授乳やケアで中断されがちな母親の睡眠を改善することは、産後うつ対策の重要な要素になると考えられます。具体的には、妊産婦でも負担が少ない、ウェアラブル機器を用いた在宅での睡眠モニタリングについて、入院を要する従来の睡眠ポリグラフ検査と比べて、睡眠障害を的確に評価可能かどうかを検討しています。また、日中の身体活動、午前中の太陽光への曝露、体温、昼寝のタイミングと長さなどをモニタリングしてフィードバックし、生活習慣改善を促す支援方法の開発を進めています。
これらの在宅支援は、当院で基盤整備を進めている、「スマートホスピタル構想」の展開の一つに位置付けられます。情報通信技術やIoTを活用し、連携する地域の医療機関や在宅でも必要な医療を受けられるようにするといった構想で、コロナ禍の社会に対応した医療提供体制という面でも、意義のある取り組みになっています。妊産婦のメンタルヘルスのリスクに対しては、コロナ禍の状況でも居住地を問わず希望するすべての妊産婦が、在宅で適切なメンタルヘルス状態の評価を受け、その状態に応じた十分なメンタルヘルス支援を受けられる安全・安心な社会の実現に結び付けたいと考えています(図2)。
ただ、上記で紹介したような遠隔モニタリングや、生活習慣改善に向けたフィードバックの支援については、興味を示す患者さんもいる一方で、抵抗感を示す方もいます。こうした新しい形のメンタルヘルス支援を導入するには、患者さんとの信頼関係の構築とサイバーセキュリティの確保、が前提となることは当然として、活用方法を患者さんごとに個別化して考えることなども必要になると思っています。
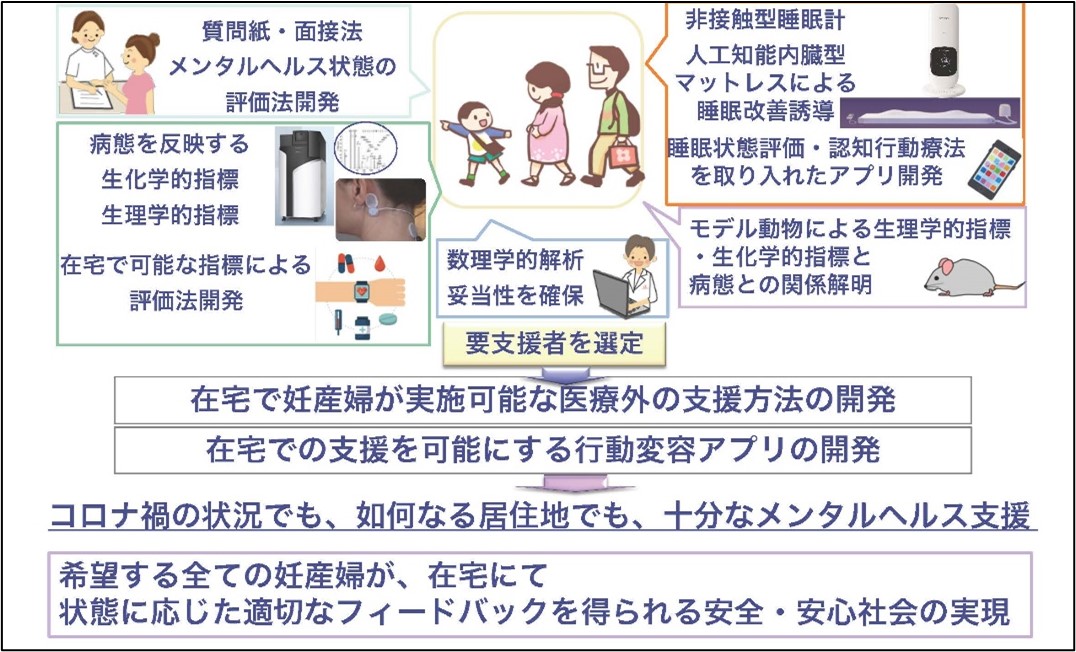
図2 妊産婦のメンタルヘルス評価・支援法開発
[尾崎先生提供]
取材/撮影:ルンドベック・ジャパン Progress in Mind Japan RC
取材日:2020年10月22日
取材場所:ルンドベック・ジャパン株式会社
Progress in Mind Japan Resource Centerは、会員の皆様が安心して自由に意見交換できる場を提供することを目指しています。
本コンテンツに登場する先生方には、Progress in Mind Japan Resource CenterのWebコンテンツ用の取材であることを事前にご承諾いただいたうえで、弊社が事前に用意したテーマに沿ってご意見・ご見解を自由にお話しいただき、可能な限りそのまま掲載しています。
お話の内容は、すべての患者様や医療従事者に当てはまるものではなく、またそれらの内容は弊社の公式見解として保証するものではありません。



