改訂うつ病ガイドラインの新たな視点を踏まえた抗うつ薬治療【学会共催シンポジウム】
座長/加藤 正樹 先生
(関西医科大学医学部 精神神経科学講座)
座長・演者/伊賀 淳一 先生
(愛媛大学大学院医学系研究科 精神神経科学講座)
演者/小笠原 一能 先生
(名古屋大学医学部附属病院 卒後臨床研修・キャリア形成支援センター)
演者/ 根本 清貴 先生
(筑波大学医学医療系 医療情報マネジメント学・精神医学)
| 目次: 【講演1】うつ病治療計画の策定におけるMeasurement Based Careと評価尺度の活用について 【講演2】改訂うつ病ガイドラインにおける難治性うつ病と周産期うつ病の治療 【講演3】うつ病の後続治療と維持期治療における抗うつ薬の役割 【パネルディスカッション】改訂ガイドラインを実臨床にどのように活かすか |
【講演1】うつ病治療計画の策定におけるMeasurement Based Careと評価尺度の活用について
演者:小笠原 一能 先生(名古屋大学医学部附属病院 卒後臨床研修・キャリア形成支援センター)
改訂版日本うつ病学会治療ガイドライン第1章「治療計画の策定」概要
本章はガイドライン全体の総論として構成されており、エキスパートオピニオンを基に草稿を作成し、当事者を含めた検討を経て妥当性を確認したものである。今回の改訂では、患者中心の治療をより強調し、SDMやMBCといった概念を明確に位置付けた点が特徴である。
疾患概念と診断の基本
うつ病は持続的な気分の落ち込みとそれに伴う思考・行動の停滞により、日常生活や社会生活機能に障害を生じる疾患である。生涯有病率は世界で11~15%1、日本で5~6%2,3とされ、有病率は女性が男性の約2倍1である。発症には環境的要因と遺伝的要因が関与し、遺伝率は約37%4で双極症5ほど高くはない。環境的要因としては、幼少期の逆境体験を含む心理社会的要因の影響が大きいことが示されている6。
診断に際しては、他の医学的疾患による抑うつ症および、物質・医薬品誘発性抑うつ症を除外し、双極症、精神症、神経発達症、パーソナリティ症・認知症などの他の精神疾患との鑑別を行う。また全身状態把握と身体疾患のスクリーニングとして、生活歴、現病歴、既往歴、服薬状況、睡眠などの詳細な問診に加え、神経学的所見を含む身体診察等、必要に応じた検査を実施する。さらに、発達特性を踏まえた生活歴・病歴の聴取や月経周期との関連を踏まえた問診、診察場面での患者の観察、家族・関係者からの情報収集を通じ、縦断的経過を評価することが重要である。DSM-5-TR診断基準に沿って症状を確認し、他疾患を否定したうえで診断する。
うつ病の症状・経過の多様性を診断に反映するため、「不安性の苦痛を伴う」「混合性の特徴を伴う」などの特定用語を用いる。重症度についてもガイドラインに記載しているが、具体的に演者がイメージするのは、何とか仕事・学校を続けながら療養できるのが軽度、生活に介護が必要になるのが重度、仕事・学校は難しいが家で自力で療養できるのが中等度という状態である。
治療計画とMBCの意義
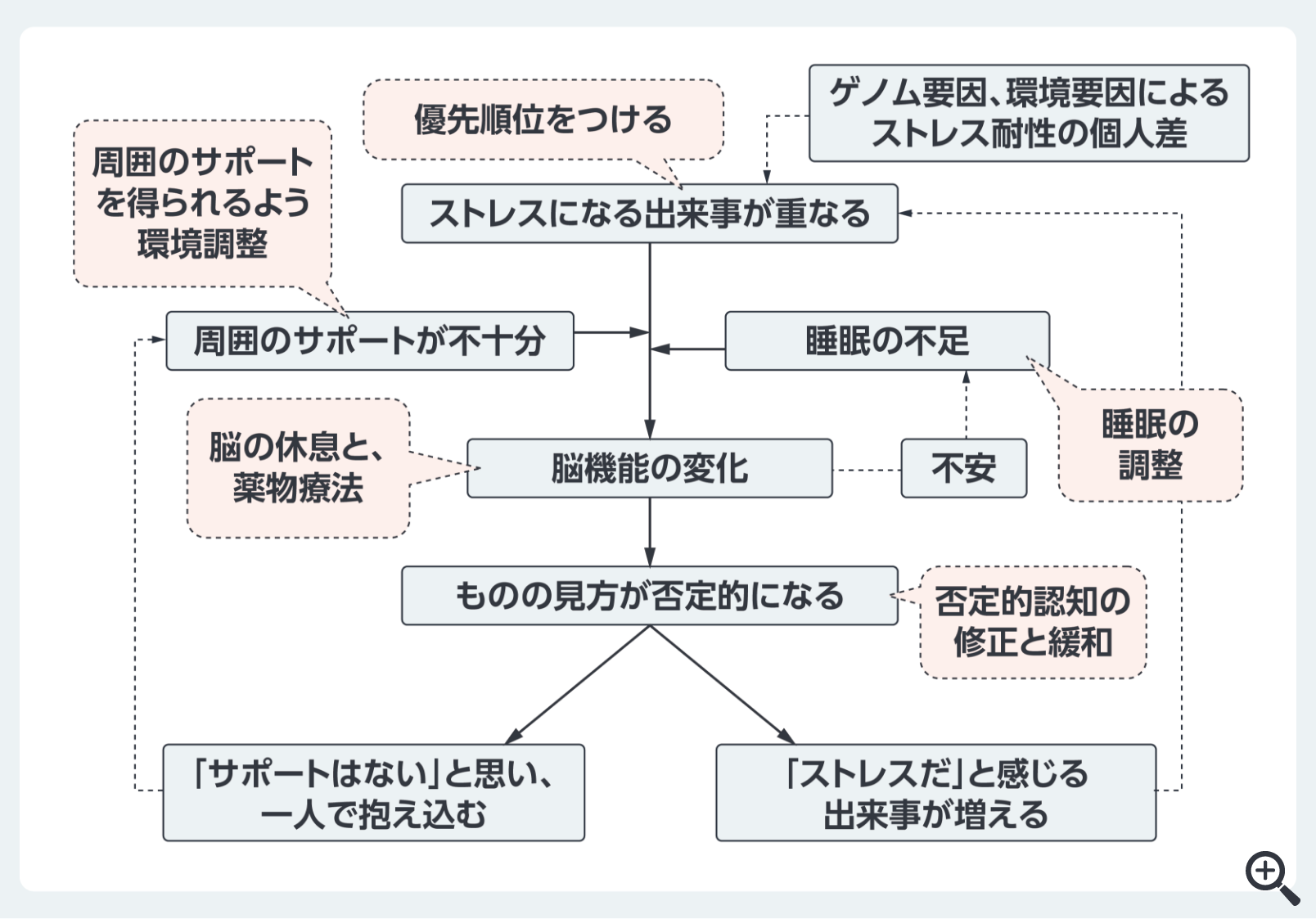
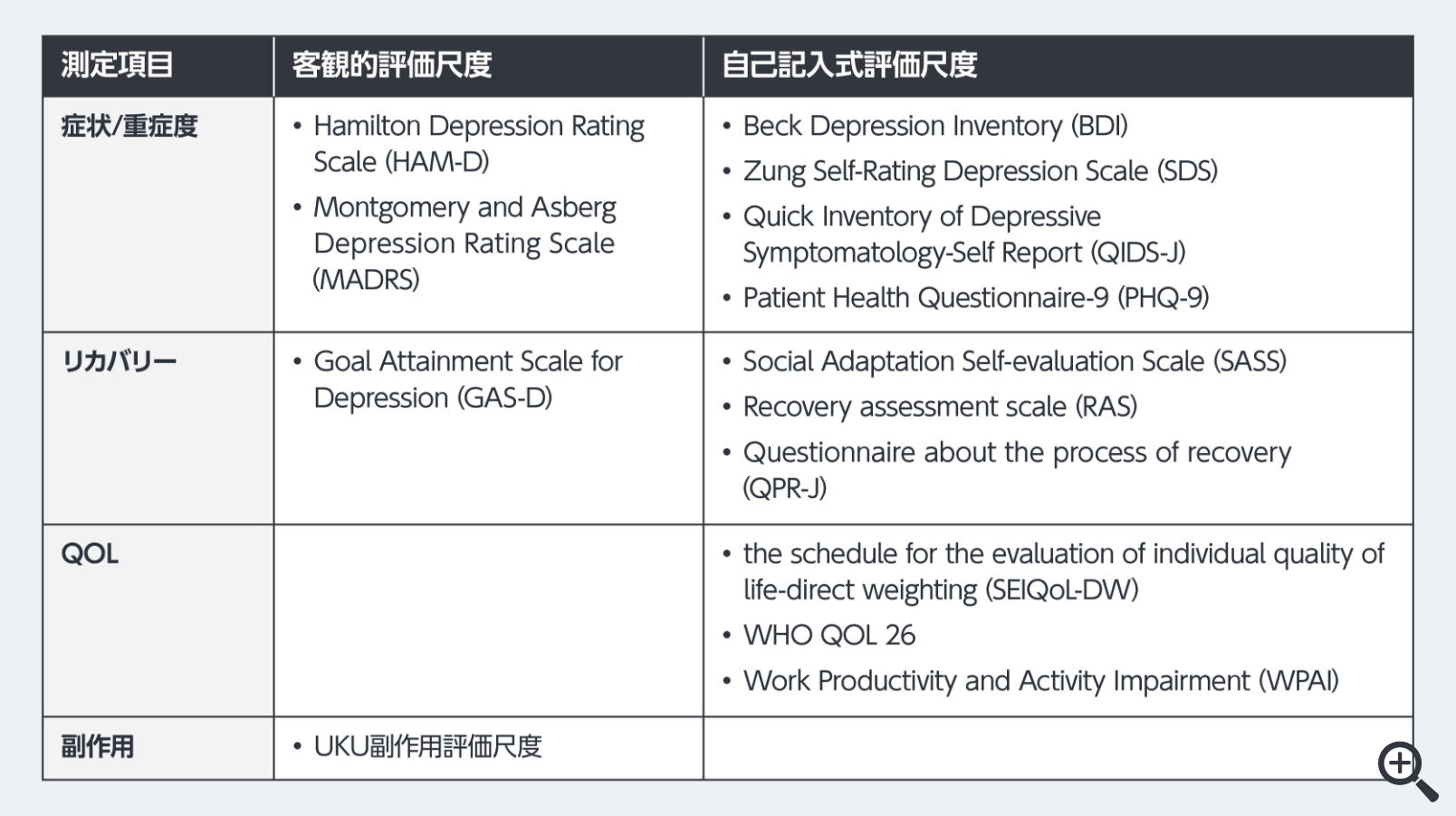
治療計画は、初期面接で患者の困りごとに焦点を当て、支持的・共感的態度で治療関係を構築することから始まる。診断告知と心理教育を行い、支持的精神療法を実施し、治療選択肢や予想される経過などについて説明し、患者と知識を共有した上でSDMを行う(図1)。さらに、評価尺度を用いて症状や治療反応を定期的に評価し、その結果を共有しながら治療を調整するMBCを実践する(図2)。自記式質問紙を活用したMBCにより、治療効果を可視化し、患者の自己洞察を図ることでSDMを促進させる。メタ解析では、MBC導入が寛解率やアドヒアランス改善に寄与することが示されており、早期改善や悪化兆候の把握、治療変更タイミングの明確化、漫然とした治療継続の回避に有用である。初期治療が奏功すれば維持期治療へ、奏功しなければ診断・治療計画を見直し、後続治療へ進む。
ライフステージへの配慮
うつ病の治療・支援にあたり、ライフステージへの考慮も必要となる。児童・思春期では心理社会的要因や栄養不良を含む身体的要因を考慮し、双極症移行リスクにも留意する。就労者では休職のメリット・デメリットを検討する。妊娠中や産後では薬物療法の是非のみならず、うつ病自体が母体・胎児・育児に与える影響を考慮し、「性と生殖に関する健康と権利」の観点から支援する。老年期では抑うつ症状が認知症の前駆症状である可能性が高いため、服薬管理に注意が必要である。また、加齢に伴う体力低下を、易疲労感や意欲減退などの抑うつ症状と誤認する場合があるため、鑑別が必要である。身体疾患を持つ患者ではうつ病発症リスクが高く、逆にうつ病自体も身体疾患リスクを高めるため、抑うつ症状の改善とともに既存の身体疾患の治療および新たな身体疾患発症の予防に配慮する必要がある。自殺関連行動への対応では、リスク評価と病状の変化に応じた再評価を継続し、入院治療の必要性を検討する。生活習慣に関しては、飲酒や喫煙をやめるか、もしくはまず使用症に該当しないレベルに抑制すること、カフェインの摂取を不安・不眠を悪化させないレベルへ制限することが望ましい。また、適度な運動や肥満の改善を促すとともに、睡眠衛生的なアドバイスを行うことが重要である。
総括
改訂ガイドラインはマニュアル化を目的とせず、治療者の臨床能力を前提に、患者の価値観を尊重したSDMとMBCの重要性を強調している。患者中心のうつ病治療を実現するための実践的指針として活用が期待される。
図1 うつ病で生じている悪循環を遮断するための介入
7) 日本うつ病学会:日本うつ病学会治療ガイドラインⅡ. うつ病(DSM-5)/ 大うつ病性障害 2016を演者が改変(https://www.secretariat.ne.jp/jsmd/iinkai/katsudou/data/20240301.pdf:アクセス日:2026/01/20)
図2 Measurement Based Careに用いる心理検査
8) 日本うつ病学会:うつ病診療ガイドライン 2025
(https://www.secretariat.ne.jp/jsmd/iinkai/katsudou/data/guideline2025.p…:アクセス日:2026/01/20)
9) 渡邊雅子, 松本泰幸, 坪井貴嗣: 臨床精神医学. 2023; 52(10): 1169-1176.
10) 菅原裕子, 堀輝: 臨床精神医学. 2023; 52(10): 1177-1184.
11) 加藤正樹, 越川陽介: 臨床精神医学. 2023; 52(10): 1185-1194.
SDM:Shared Decision Making
MBC:Measurement-Based Care
DSM-5-TR:Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition, Text Revision
QOL:Quality of Life
【講演2】改訂うつ病ガイドラインにおける難治性うつ病と周産期うつ病の治療
演者:根本 清貴 先生(筑波大学医学医療系 医療情報マネジメント学・精神医学)
周産期うつ病の特徴と治療方針
周産期発症のうつ病は約10%に認められ12,13、不安が強く、時に精神症性の特徴を伴うことがある14。産後うつでは配偶者等へのイライラが強くなることがあり、これは夫婦関係の問題ではなく、産後うつの症状の一部として理解すべきである。また、児への過度な不安から強迫的な行動が出現することも多く、トキソプラズマ感染への不安や先端恐怖などの訴えも増える。
身体疾患の評価も重要である。妊娠により、3~5%の妊婦に甲状腺機能低下が生じる15ことがあるため、確認が重要である。さらに、Restless Legs Syndromeが妊婦の15~25%にみられ16、鉄欠乏が主因である。フェリチン値が低い場合、鉄剤投与のみで症状が改善する例も報告されており16、抗うつ薬投与前に鉄評価を行うことが重要である。
産後では、双極症が再発する際にうつ状態で発症することが多いので、双極症と鑑別を常に意識する必要がある。
周産期うつ病のリスク因子として、教育歴の低さ、家族の経済困難、精神疾患の既往、家庭内暴力、妊娠中の喫煙や飲酒がある17。また、産後うつ病のリスク因子として、意図しない妊娠や強い月経前症候群(PMS)などが挙げられる18。
治療選択肢として、周産期の抑うつ状態に対してはCBTやIPTが検討可能であり、このことはガイドラインにも記載されている。国際的にもエビデンスがあるが、日本での提供体制は限られていることが課題である。
薬物療法に関しては、妊娠中の抗うつ薬使用は「弱く推奨」とされ、胎児形態異常や神経発達症のリスク増加は認められていない19,20。新生児不適応症候群を生じることがあるが、予後は良好である21。
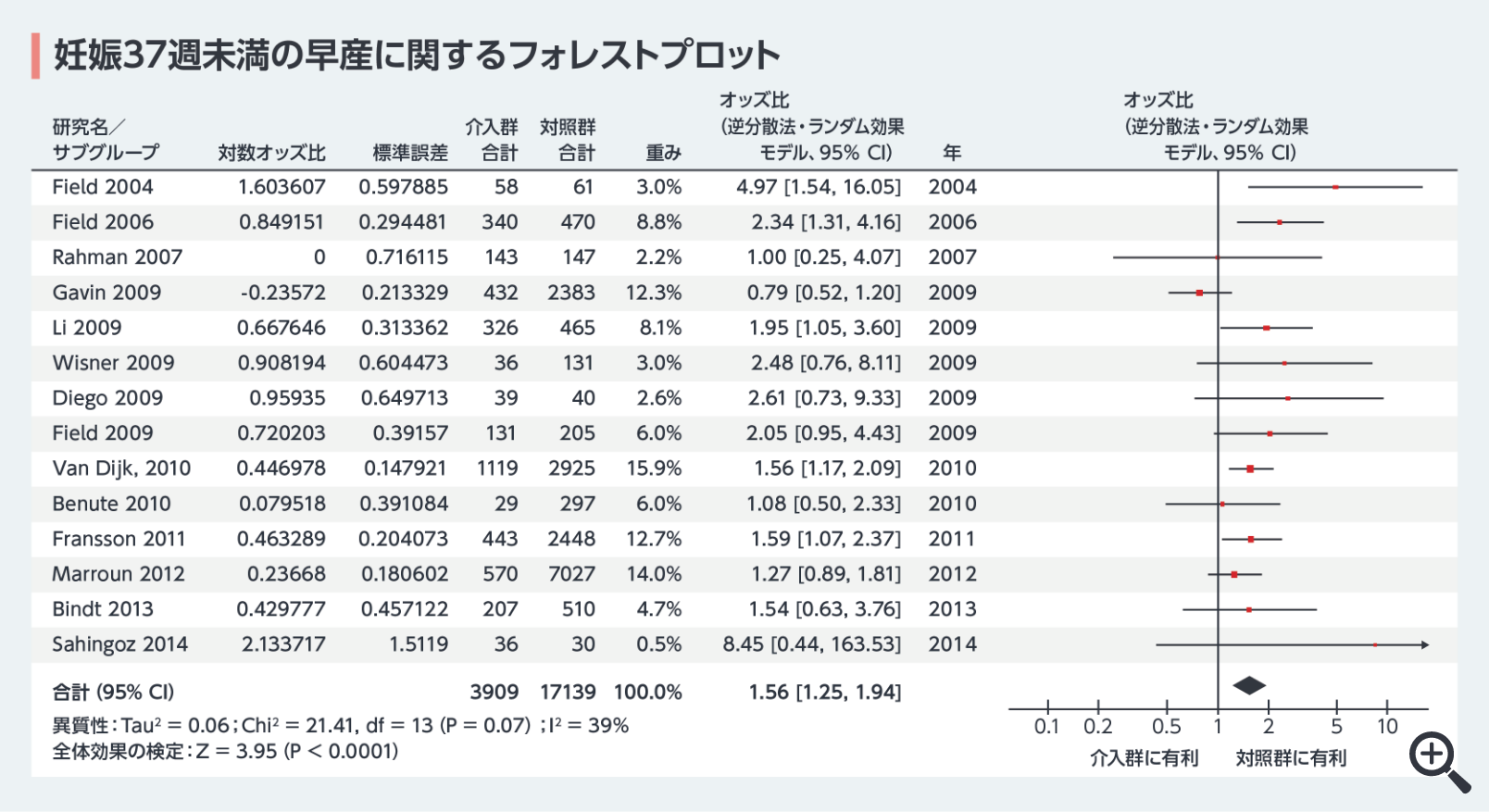
産後うつ病では状態に応じ、抗うつ薬使用が提案される。ほとんどの抗うつ薬は、Relative Infant Doseが 10%未満22で授乳継続が可能である*。さらに、未治療の妊婦のうつ病は早産(図3)や低出生体重のリスクを高めるため23、母体のメンタル安定が児の健康にも寄与することを強調すべきである。
*「ご処方される場合は、各薬剤の電子添文を確認下さい
難治性抑うつ(DTD)の概念と治療戦略
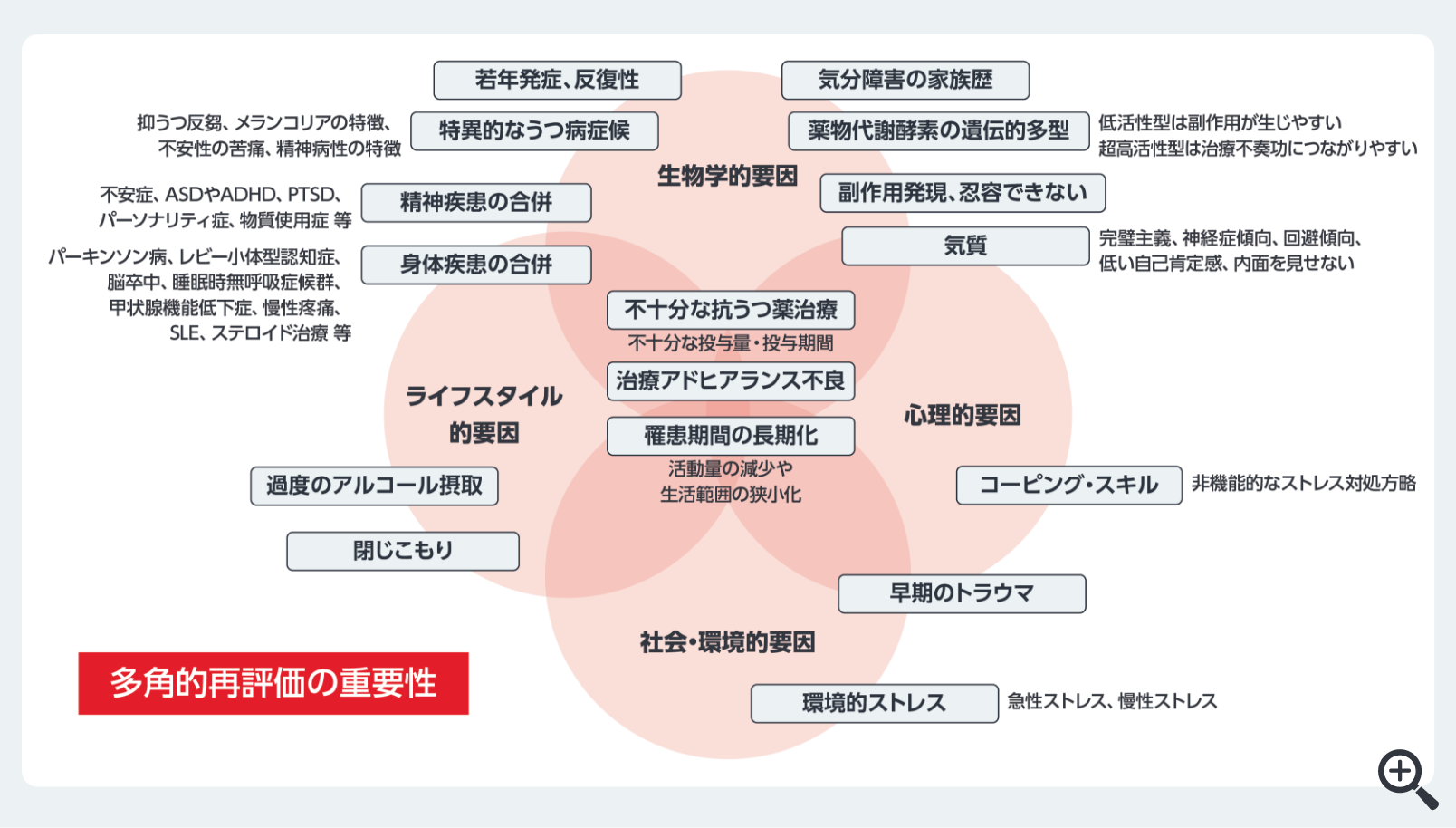
改訂版ガイドラインでは従来のTRDも包括する、DTDというより幅広い概念が導入された。DTDとは、初期治療後も苦痛・機能障害・負担が持続する状態と定義される(図4)。
初期治療がうまくいかなかった段階から広義のDTDに含まれる。治療戦略として、1剤目に反応しない場合には後続治療と定義し、他の抗うつ薬への変更や追加、抗精神病薬併用を検討する。2剤以上の抗うつ薬に反応がない場合はさらなる段階の治療とし、第2世代の抗精神病薬による補助療法を弱く推奨する。第2世代抗精神病薬の補助療法は、抑うつ症状の軽減や反応率、寛解率改善に寄与するが、有害事象の発生頻度や、中断率が高く、また長期的有効性・安全性のデータが限定的であるため注意が必要である。気分安定薬は抑うつ症状の軽減や反応率、寛解率改善に寄与しなかったことから、気分安定薬による補助療法を行わないことを弱く推奨する。rTMSは抑うつ症状の軽減や反応率、寛解率改善に寄与することから、精神症性の特徴を伴わないような難治性うつ病に対して弱く推奨する。
GAS-Dの概要と意義
GAS-Dは個別化された治療目標の達成度を−2から+2の5段階で評価するスケールであり、心理学的機能、意欲機能、情緒的機能、身体的機能、認知機能の5つのドメインから目標を設定する。SMART(具体的〈Specific〉、測定可能〈Measurable〉、達成可能〈Attainable〉、現実的〈Realistic〉、時間的な期限がある〈Time-bound〉)の原則に基づき現実的な目標を設定し、患者が進歩を実感できる点が特徴である24,25,26。例えば、情緒的機能のドメインでの目標設定を紹介する。まずは小さな楽しみを感じられることを目標にして、−2点は「何を見ても聞いても何も感じない」、−1点は「天気や季節の変化に気付ける」、0点は「食事の味が分かる。好きな味を選べるのが週4回程度」、+1では「好きな番組を見て『面白い』と感じられる」、+2では「自ら外出し、景色を見て、心地良さを感じられる」といったように(図5)、他者から見たら疑問点があるかもしれないが、パーソナライズしていることが重要である。また、達成可能〈Attainable〉であることにも大きな意味がある。
GAS-Dを使用した研究(VGOAL-J study)においても、治療開始から6ヵ月で約6割のうつ病患者が最初に立てた目標設定を達成したことが示された27。
総括
改訂版ガイドラインにおける周産期うつ病と難治性うつ病について紹介した。様々な情報がアップデートされており、様々な観点から臨床に役立つものとなっている。そしてGAS-Dについて、うつ病治療において薬物療法への反応がどうしても限定的な場合に、この目標設定によるアプローチが補完的に働く可能性があることについても紹介した。
図3 妊婦のうつ病を治療しないことで早産のリスクが増加
23) Jarde A, et al.: JAMA Psychiatry. 2016; 73(8): 826-837.
図4 うつ病の難治化に関与する要因
8) 日本うつ病学会:うつ病診療ガイドライン 2025
(https://www.secretariat.ne.jp/jsmd/iinkai/katsudou/data/guideline2025.p…:アクセス日:2026/01/20)
28) McAllister-Williams RH, et al.: J Affect Disord. 2020; 267: 264-282.
29) Rush AJ, et al.: Psychol Med. 2022; 52(3): 419-432.
30) Lam RW, et al.: Can J Psychiatry. 2024; 69(9): 641-687. より作成
図5 DTDにおけるGAS-Dを使った目標達成の例
根本 清貴 先生 私見
GAS-D:Goal Attainment Scale for Depression
PMS:Premenstrual Syndrome
CBT:Cognitive Behavior Therapy
IPT:Interpersonal Psychotherapy
ASD:Autism Spectrum Disorder
ADHD:Attention-Deficit / Hyperactivity Disorder
DTD:Difficult-to-Treat Depression
TRD:Treatment-Resistant Depression
rTMS:repetitive Transcranial Magnetic Stimulation
SMART:Specific、Measurable、Attainable、Realistic、Time-bound
VGOAL-J:Real-life effectiveness of vortioxetine on goal achievement and work productivity for patients with MDD in Japan
【講演3】うつ病の後続治療と維持期治療における抗うつ薬の役割
演者:伊賀 淳一 先生(愛媛大学大学院医学系研究科 精神神経科学講座)
後続治療と維持期治療の位置づけと治療目標
後続治療は初期治療が奏功しない場合に次の段階として行う治療であり、維持期治療は寛解に至った後の治療である。その間にDTDの段階が入ることもあるが、いずれにしても、治療目標は症候学的寛解にとどまらず、就労・就学などの社会機能の回復、対人関係の改善、QOLの向上など、患者が満足できる状態の達成である。
後続治療の選択肢
後続治療では、治療者には柔軟かつ戦略的な判断が求められる。第1選択薬で効果が不十分な場合、抗うつ薬の増量、変更、併用、抗精神病薬による補助療法が検討される。さらに改訂版ガイドラインでは、構造化された精神療法の追加やリチウムによる補助療法についても触れられている。従来のガイドラインは抗うつ薬の併用に対して消極的であったが、改訂版ガイドラインでは別の抗うつ薬による補助療法を行うことが弱く推奨されている。切り替えと補助療法の具体的な判断は難しい。ガイドラインに明記されているわけではないが、演者は、1剤目の抗うつ薬で忍容性が低い場合、部分反応(改善率25%以上)が得られない場合、または重症度が比較的低く機能障害も軽度で治療反応の評価まで一定の時間的猶予がある場合に、切り替えを選択肢として検討する。加えて、患者自身が薬剤の変更を希望している際にも切り替えを検討する。補助療法は、2回以上の抗うつ薬治療がある場合や抗うつ薬の忍容性が良好である時に考慮する。また、部分反応がある場合や特異的な残存症状または副作用があり、それに対して最初の抗うつ薬を選択した場合、重症度が高く機能障害が多いため治療反応を評価するまでに時間がかけられない場合にも補助療法を検討する。切り替えの際と同様に、患者自身が別の薬剤の追加を希望している際にも補助療法を検討すべきと考えている。
維持期治療の重要性とエビデンス
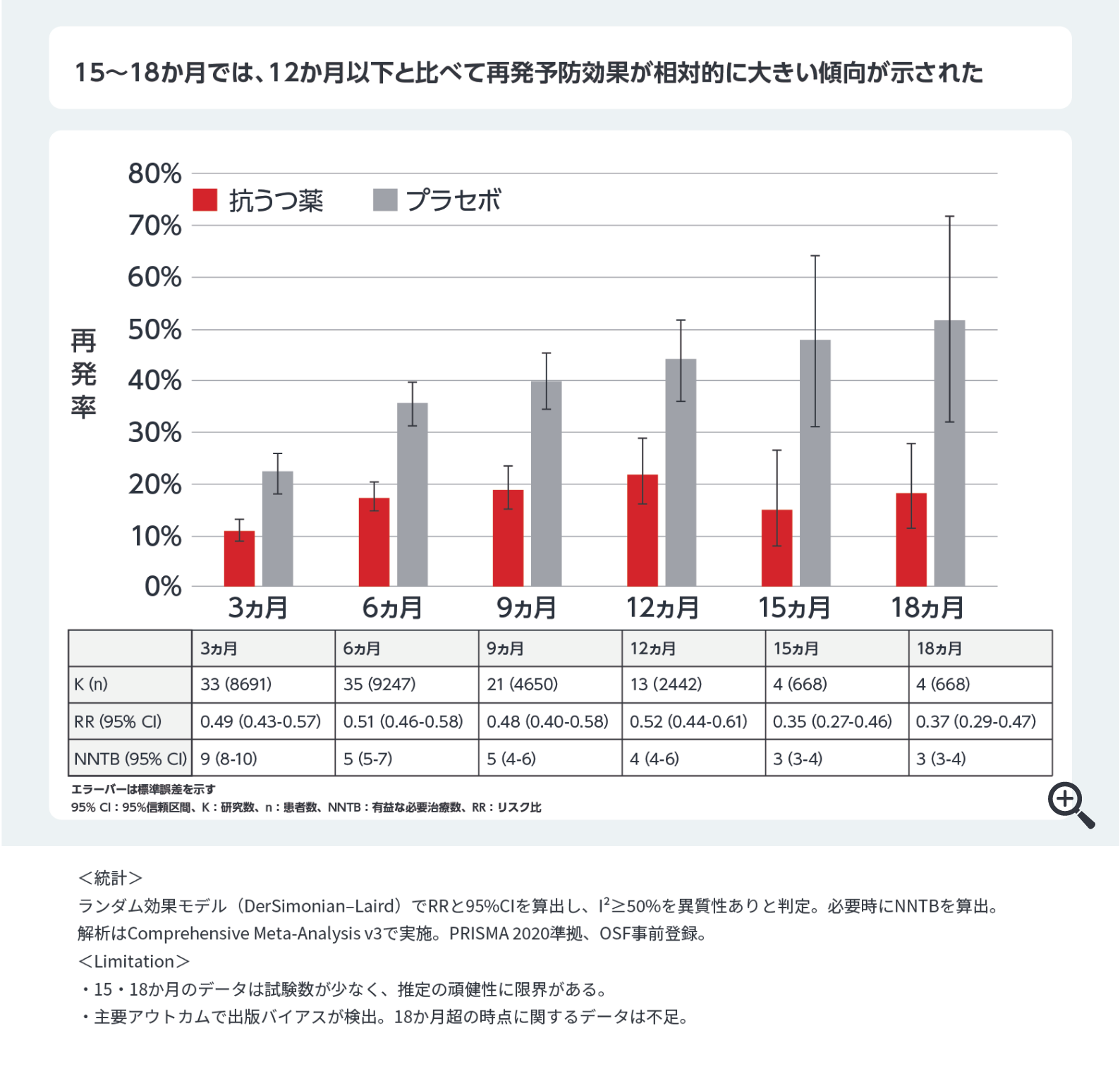
寛解後の維持療法の主目的は再発予防である。加藤らのメタ解析では、抗うつ薬継続群の再発率は約20%、プラセボ群は約40%と報告されており31、継続により再発リスクをおよそ半減できることが示唆されている。さらに、年齢層を問わず抗うつ薬継続の効果は同程度であることも確認されている31。他のメタ解析の結果からは、維持療法期間が長いほど再発予防効果が高まる可能性があり、寛解してから18ヵ月は維持療法を行う方が良いといったことが示されている(図6)。しかし、別のメタ解析の結果から、半年を超えると追加的ベネフィットが限定的となる可能性も考えられ32,33、最終的に改訂版ガイドラインでは、寛解後少なくとも6ヵ月の抗うつ薬の継続を「強く推奨」し、その後は再発リスク(過去の再発回数、残遺症状、身体合併症、初発時重症度、幼少期逆境体験など)や副作用、患者の希望を勘案しながら、SDMにより抗うつ薬の継続/中止を判断するとされている。演者自身は、維持療法は長く継続する立場を支持しており、患者の希望があれば長期の維持療法を選択する方針をとっている。また、寛解から6ヵ月以上経過し、すでに症状が完全に消失している患者に対しては、3ヵ月ごとにその期間に生じた出来事や症状変化を確認しつつ、継続の意義を再確認している。このプロセスにより、患者自身が服薬目的を再認識することで、アドヒアランスの向上に繋がると考えている。
維持期治療において問題となる残遺症状~認知機能障害とEmotional Blunting~
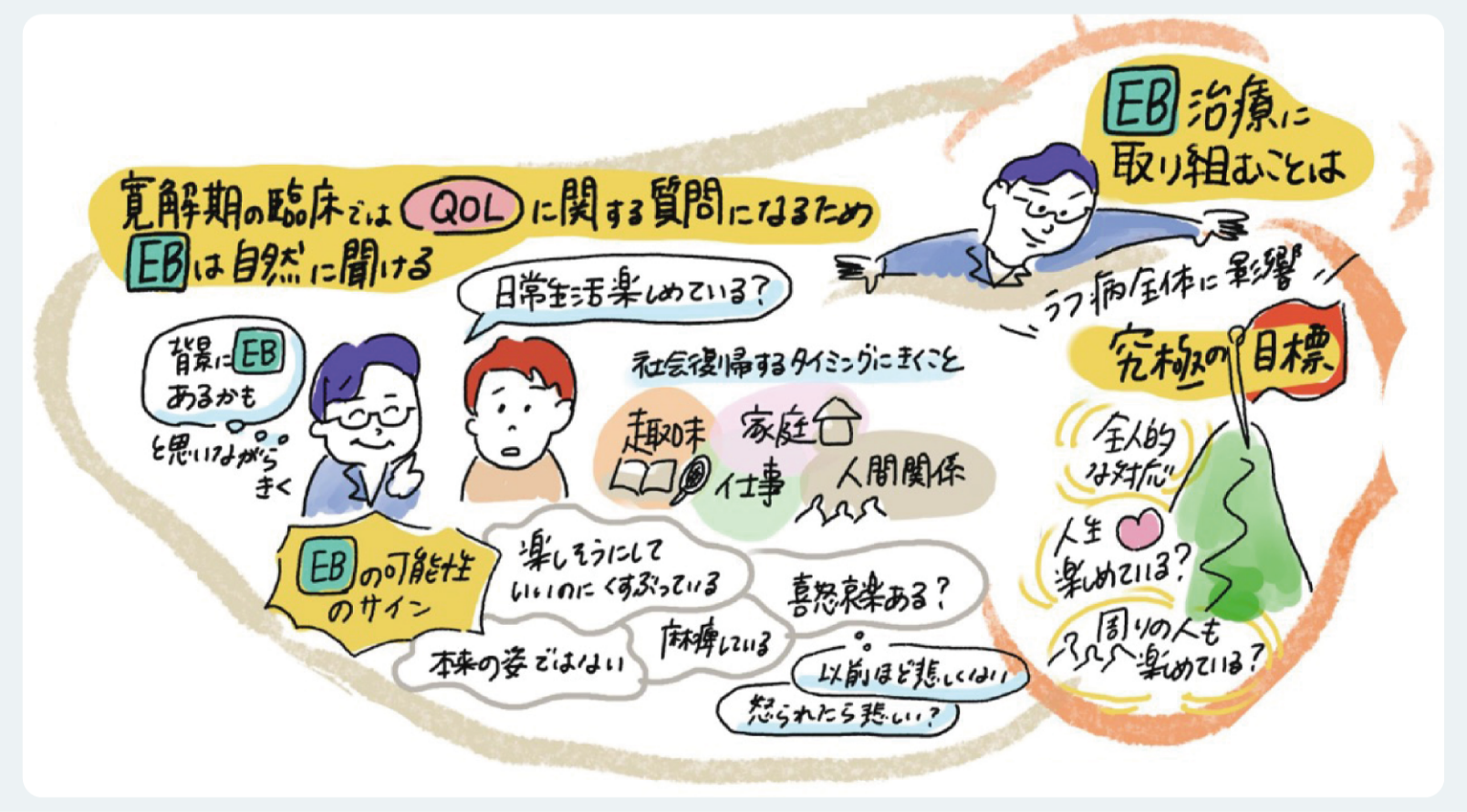
うつ病では様々な症状が残遺することが報告されている。中でも認知機能障害は頻度の高い残遺症状の1つである34,35。Emotional Bluntingは、「感情が湧きにくい」といった主観的体験を特徴とする症状である。うつ病患者を対象とした国内調査では、約67%の患者がこの症状を経験していることが示され、その内約65%が「苦痛の程度が10段階中6以上」と評価している36。このことから、Emotional Bluntingは患者にとって高度な苦痛を伴う症状であると言える。Emotional Bluntingはうつ病そのものの症状と区別しにくいため、急性期よりも維持期において確認することが重要である。維持期にEmotional Bluntingを同定するためには、診察場面で意識的に趣味や映像作品への感情反応の質を評価することが求められる(図7)。
統括
後続治療と維持療法の双方において、残遺症状を含めて十分な寛解を目指すことが基本となる。その上で、再発リスクを適切に評価し、維持療法を行うこと、認知機能障害やEmotional Bluntingといった残遺しやすい症状を評価し、改善を図ることが重要である。
図6 抗うつ薬治療の中止または維持によるうつ病の再発率
32) Kishi T, et al.: Mol Psychiatry. 2023; 28(3): 974-976.
図7 EBの拾い上げに工夫されている点は?
監修:愛媛大学大学院医学系研究科 精神神経科学講座 伊賀淳一
DTD:Difficult-to-Treat Depression
QOL:Quality of Life
SDM:Shared Decision Making
CANMAT:Canadian Network for Mood and Anxiety Treatments
【パネルディスカッション】改訂ガイドラインを実臨床にどのように活かすか
座⻑:関西医科大学医学部 精神神経科学講座 加藤 正樹 先生
パネリスト:愛媛大学大学院医学系研究科 精神神経科学講座 伊賀 淳一 先生
パネリスト:名古屋大学医学部附属病院 卒後臨床研修・キャリア形成支援センター 小笠原 一能 先生
パネリスト:筑波大学医学医療系 医療情報マネジメント学・精神医学 根本 清貴 先生
尺度による評価と薬剤調整 ~いつ、何を評価し、どのように対処するか~
小笠原先生
抗うつ薬の効果判定について、ガイドライン上の整理として「まずは治療開始後2〜4週の時点で評価することが望ましく、4週を目安に改善を見極めつつ、症例によって4〜6週まで経過を継続的に観察する意義がある」といった旨が記載されています。これは急性期治療における評価タイミングの目安であり、過早な判断を避けるための重要な指針となります。
さらに、MBCについて、寛解率とアドヒアランスの向上に加え、一部の研究で治療反応までの時間短縮や抑うつ症状そのものの改善といったアウトカムが示されています。MBCは、患者さんと医療者の情報共有を促進し、SDMを支援する点で臨床的有用性が高く、ガイドラインに積極的に取り入れられました。
根本先生
うつ病領域のMBCにおいて患者さん自身が記入できる自己記入式評価尺度は複数存在しており、代表的な例としてQIDS-Jがあります。筑波大学では入院患者さん全員にQIDS-Jを実施しています。その意義として、経時的な変化を患者さん自身も含めて確認できることから、症状変化の「見える化」が図られる点があります。また、結果を共有することで、医療者と患者さんが同じ指標を用いて治療方針を検討することができます。
診察時に前回からの変化をフィードバックすることで、患者さんが「0か100」でとらえがちな認知の歪みに気づきを与え、改善の実感を高める効果があります。これはMBC導入群で寛解率が上昇するエビデンスとも整合的です。また、医師の主観に頼り過ぎず、症状全体にまんべんなく目を配るうえでもMBCは有用です。
伊賀先生
私自身はHAM-Dを実施していますが、自己記入式の評価尺度であるQIDS-Jも有用な評価尺度の一つです。特に重症うつ病では医療者と患者さんでスコアが一致しないケースが散見されるため、自己記入式尺度を用いる際には、医師が結果を一緒に確認し、患者さんが自身の症状を正しく評価できているかをチェックする必要があります。
加藤先生
自己記入式評価尺度は適切な診察と相補的に使用すべきです。また、HAM-DとQIDS-Jの点数の乖離自体が症状やうつ病以外の要素を示唆する手がかりとなり得ます。研究など症状を正しく定量化するにはHAM-Dなどの客観的評価尺度が優れていますが、うつ病のMBC、つまりケアまで考えるとむしろ自記式評価尺度の方が、自己洞察やSDMに有用であると考えています。
薬物治療以外のうつ病診療のエッセンス/テクニック
根本先生
今回紹介したGAS-Dを活用する際のタイミングとして、急性期を少し越え、信頼関係が築かれ、生活背景の話ができるようになった時点が適切であると考えます。従来から行われてきた「自己評価と改善点を一緒に考える」というような支持的精神療法との親和性があり、GAS-DはSMARTの考え方を用いてゴールを設定できる点で行動活性化の具体的ツールとして有用であると感じています。
伊賀先生
GAS-Dは、日常診療で行っている小さな目標設定とフィードバックの積み重ねに非常に近いことから、治療に役立つ可能性が高いです。そのうえで、高すぎる目標をどのタイミングで見直すかというのが、運用面の課題の一つと考えます。
根本先生
例えば3ヵ月など、一定期間を区切って評価し、必要に応じて目標を再設定するという柔軟な運用が良いのではないでしょうか。パーソナライズできるところがGAS-Dの特長の一つであるため、そのような運用でも良いと考えます。
加藤先生
GAS-Dと支持的精神療法や行動活性化との違いは、目標を具体的に絞ることなのだと考えます。また、SMARTのうちAttainableであることは特に重要です。3つの目標を複数ドメインから選び、期限を設けて達成度を5段階で追えること、十分な時間をかけて患者さんと話し合って目標を決めること自体が治療的だと考えています。VGOAL-J studyでは、治療開始から3ヵ月での目標達成率は不十分でしたが、6ヵ月で約6割の患者さんがGAS-Dで立てた目標を達成していたことが報告されています。
加藤先生(総括)
日本うつ病学会うつ病診療ガイドライン2025のうち「治療計画策定」「周産期」「難治性・後続治療」「維持期治療」など臨床で難しい部分を各先生方に紹介していただきました。治療計画の策定は、うつ病全体がどういうものか見通せる部分であり、周産期や難治性、後続治療、維持期治療の各章においても、うつ病の診療でどうすれば良いか分からなくなったときに有用なことが書かれています。本日は、各演者らにその一部を紹介いただきました。今後の診療の参考になれば幸いです。
MBC:Measurement-Based Care
SDM:Shared Decision Making
QIDS-J:Quick Inventory of Depressive Symptomatology - Japanese version
HAM-D:Hamilton Depression Rating Scale
GAS-D:Goal Attainment Scale for Depression
SMART:Specific、Measurable、Attainable、Realistic、Time-bound
VGOAL-J:Real-life effectiveness of vortioxetine on goal achievement and work productivity for patients with MDD in Japan