パーソナルリカバリー リレーインタビューVol.2 精神保健福祉研究者
日本の精神疾患領域において「リカバリー」という概念は統合失調症分野を中心に発展してきました。うつ病において「パーソナルリカバリー」が注目されている今、リカバリーの概念が取り入れられてきた背景、評価する形でのアウトカムの可能性について、精神保健福祉研究者の山口創生先生からお話を伺いました。また、ソーシャルワーカーとしての視点から、リカバリー支援における当事者との協働の重要性や実践における課題についてもお聞きしました。
山口 創生 先生
(国立精神・神経医療研究センター精神保健研究所 地域精神保健・法制度研究部 精神保健サービス評価研究室長)
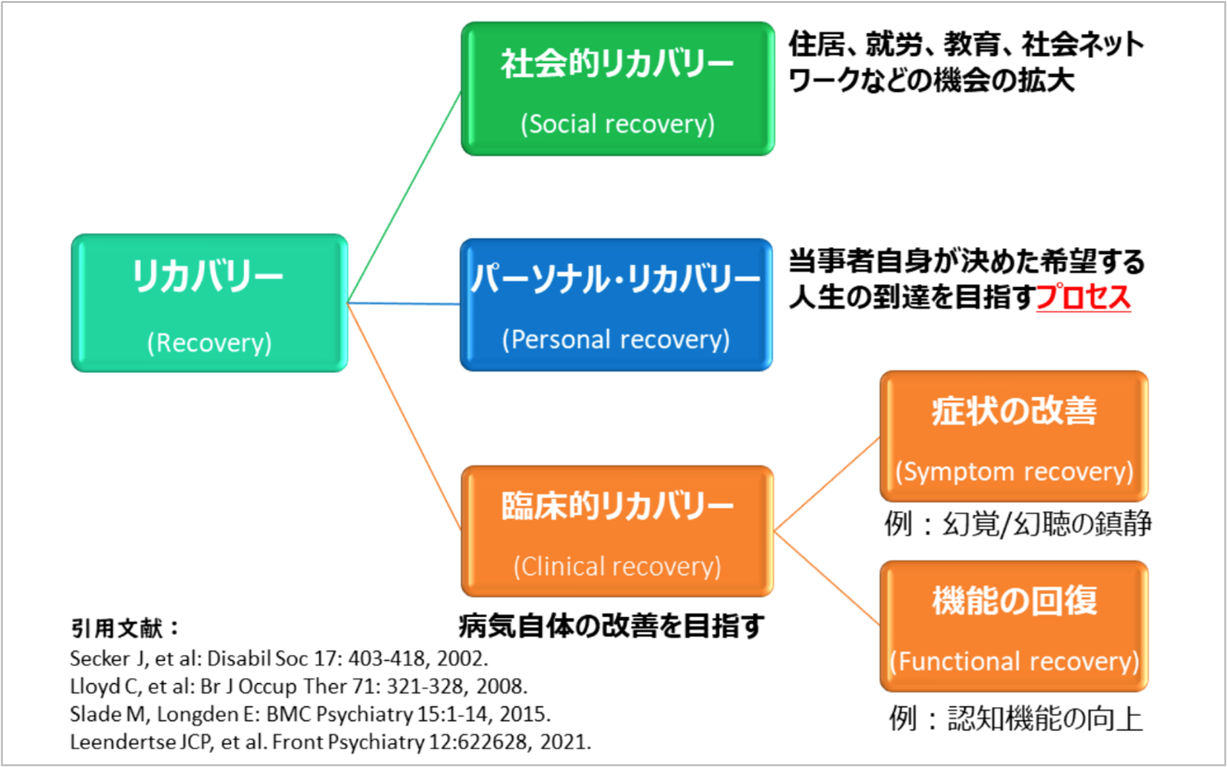
リカバリーの図については、当事者が一番大事にしているところを踏みにじらないように、という思いで作りました
―山口先生が考案されたリカバリーの図(図1)は、精神疾患におけるリカバリーの概念として多く引用されていますが、この図を考案された背景についてお聞かせください。
図1「パーソナルリカバリー」、「社会的リカバリー」、「臨床的リカバリー」の枠組み
国立精神・神経医療研究センター 精神保健研究所 地域精神保健・法制度研究:リカバリー(回復)
https://www.ncnp.go.jp/nimh/chiiki/about/recovery.html (2023年12月13日閲覧)
この図を作成し、リカバリーについてみなさんがアクセスできるようなホームページ(情報源)を設けよう、と考えたことには明確な理由があります。
以前、ある学会でリカバリーを応援する支援についてのシンポジウムに参加したときのことです。私たちはShared decision making(SDM:共同意思決定)を発表し、他のグループも様々な取り組みを発表していました。その際、私たちのグループと他のシンポジストの方々では「リカバリー」に対するとらえ方に相違があると感じたのです。一方で、そもそも「リカバリー」という言葉は非常に多義的です。私にとってこのシンポジウムの経験は、何が本物のリカバリーであるかを議論するよりも、もう少しみなさんが分かるような形でリカバリーが多義的であることを整理し見える化できた方がいいのではないかと考えるきっかけとなり、文献を読み直しました。
リカバリーの語源自体は14世紀のフランスにあるといわれ、1960年代には既に「臨床的リカバリー」、「社会的リカバリー」という言葉が使われています。2014〜15年頃にはヨーロッパのグループで「クリニカルリカバリー」と「パーソナルリカバリー」という分類をされていました。さらに2019年ぐらいには、そこに「ソーシャルリカバリー」という分類が入っています。リカバリーを少し整理する形で見ると、当事者が本当に大切にしているリカバリーというものについて、専門家が土足で入りにくくなるのではないか、いちばん大事にしている部分を踏みにじらないようにできるのではないかという思いで作成しました。言い換えると、リカバリーの分類の図は専門職の理解促進が目的であり、どのリカバリーが正しいという意図で作成したものではありません。
—「当事者がいちばん大事にしている部分を踏みにじらない」というのは、どういうことでしょうか。
「もともとリカバリーという言葉自体は当事者の中から出てきたもので、専門家や研究者が勝手に語らないでほしいという」旨の意見を聞くこともあります。冷静に文脈をたどると、リカバリーという言葉は、比較的古くから専門家によって症状の減退などを指す意味で使われ、「みんなと同じようになること」と考えられてきたという歴史があります。また、私は以前に、「お薬一つですべての症状が治るなら、私はそれが良い」や、「(パーソナル)リカバリーという言葉で治療の発展をあきらめないでほしい」といった専門家や研究者への苦言を意図する趣旨の当事者の言葉も聞いたことがあります。
一方で、精神疾患に対する偏見・差別のある社会の中で、自分の人生を自身の足で歩んできた当事者の方々が、「(パーソナル)リカバリー」という言葉を大切に紡いできたことも実感しています。実際、イギリスやアメリカの当事者たちが「私たちが考えているリカバリーは(専門家の考えるリカバリーとは)違う」と声を上げたからこそ、当事者発信のリカバリーが世界的な流れになっていたという背景があります。そして、私が作成したリカバリーの図についても、当事者のなかには嫌がる方もいらっしゃいます。私は当事者の言葉を代弁しているというよりも、専門職の理解のために、どうすれば当事者の大事にしているリカバリーを無下にせず理解していくか、を考えながら臨床や研究を行うことが大切と考えています。
—リカバリーの概念は統合失調症からスタートしていますが、うつ病の方へのリカバリーとの違いはありますでしょうか。
私自身が当事者から話を聞くときには、統合失調症とうつ病で、パーソナルリカバリーの内容に大きな違いは感じませんが、学術的には異なるのではないかとも言われ始めています。
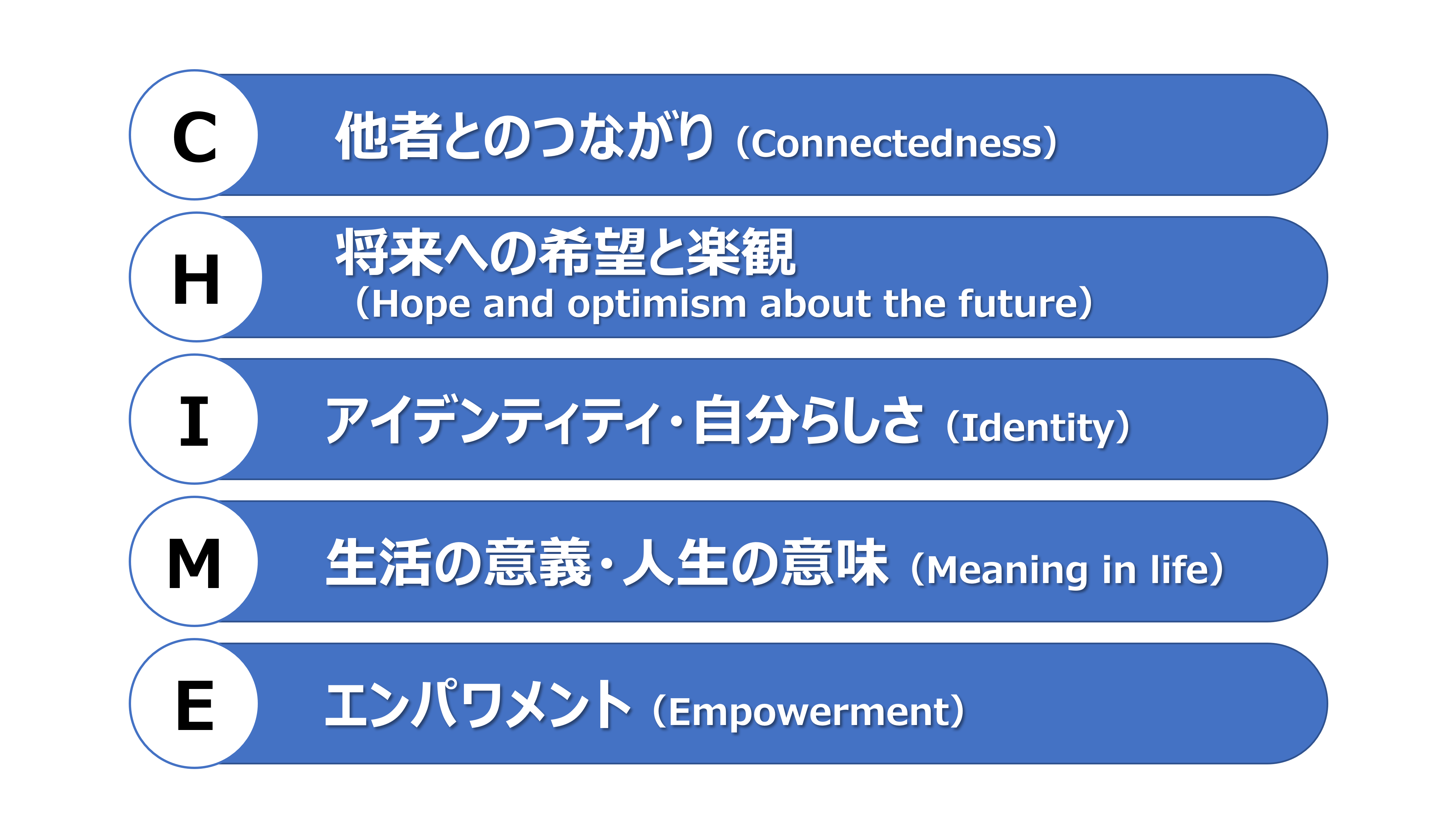
統合失調症やサイコシスなどの重度精神疾患(severe mental illness:SMI)といわれる方たちには、CHIMEというフレームワークが非常に有名です(図2)。CHIMEとは、Leamyらがパーソナルリカバリーを構成する要素を定めることを目的に行ったシステマティックレビュー研究1で特定された5つのテーマ、①Connectedness(他者とのつながり)、②Hope and optimism about the future(将来への希望と楽観)、③Identity(アイデンティティ・自分らしさ)、 ④Meaning in life(生活の意義・人生の意味)、⑤Empowerment(エンパワメント)の頭文字をとったものです。これらはパーソナルリカバリー支援の指針となっています。
最近では双極性障害のフレームワークとして、CHIME の要素にTensionなどを加えた POETICフレームワークが注目されています2。Tensionとは「病気を認めることで治療が受けられるが、病気を認めないことでこれまでの生活が続けられる」という、病気と病気の狭間のテンションという要素をもつ新しい概念のフレームワークです。
図2 パーソナルリカバリーの構成要素(CHIME)
国立精神・神経医療研究センター 精神保健研究所 地域精神保健・法制度研究:リカバリー(回復)
https://www.ncnp.go.jp/nimh/chiiki/about/recovery.html (2023年12月13日閲覧)
Leamy M, et al.:Br J Psychiatry. 2011; 199(6), 445-452.より作成
一方、うつ病については他者とのつながり(Connectedness)が、非常にパーソナルリカバリーの中で強調されている研究があります3, 4。当事者インタビューでも出てきたかもしれませんが、病気で、家や部屋からさえも出られなくなってしまったりする中で、孤立を感じやすいのかもしれません。“つながり”というものは、うつ病のパーソナルリカバリーにおいて、キーワードに挙がりそうだなと個人的には注目しています。
この“つながり”には、コミュニティ(集団)など社会的なのものと、インターパーソナルな、より身近な人たちのつながりがあります。ピアサポートなど当事者団体の支援により感じる“つながり”というものを、専門職の支援でつくることは可能なのか、いつも考えてしまいます。
一方で日本のリカバリーが、CHIMEというフレームワークに本当に合うかという指摘もあります5。例えば、リカバリーに関する日本の研究は、当事者が社会規範やソーシャルノルマといったものを強く感じており、そういった社会の暗黙のルールに縛られない多様な生き方を認めることも重要としています。この時に、難しい点は集団支援の位置づけです。海外と比較し、日本では集団支援がなじみやすいと思いますし、また当事者同士のつながりという意味で集団による活動は意義のあるものであると思いますが、集団支援は通所できる人しか参加できないですし、集団が苦手な人もいますので、人を選んでしまう支援であるとも感じています。個別支援と集団支援のバランスはいつも難しいと感じますね。
—パーソナルリカバリーのアウトカムと、その尺度についてはどのような考えをお持ちでしょうか。
当事者の方たちは、リカバリーを“Journey”(旅路)だということを強調されますし、論文や書籍を読んでいても、リカバリーはプロセス(過程)ということが非常に強調されています。
私は量的な研究ばかりしていたので、当初は数値的な成果を測ろうとした時期がありますが、現在は、当事者の方が大事にしているパーソナルリカバリーというものに、尺度を当てはめて測る、アウトカムのようなものはあまり強調したくないと思っています。
理由としては3つあります。
まず1つめは、現代科学で時間軸を含めたものが測れるのかという点が挙げられます。尺度は一時点の得点にしかすぎず、どんなに回数を重ねたとしても、時間軸は計測しづらいからです。
2つめは、パーソナルリカバリーの成果は右肩上がりではないという点があります。図3のような経過を辿っていくときに、その一時点の得点の高低が、どのくらい意味を持つものなのかということに疑問を持ちました。
図3 パーソナルリカバリーのイメージ
国立精神・神経医療研究センター 精神保健研究所 地域精神保健・法制度研究:リカバリー(回復)
https://www.ncnp.go.jp/nimh/chiiki/about/recovery.html より改変
3つめは、パーソナルリカバリーは当事者個々で大きく異なるという点です。AさんとBさんの得点差や、AグループとBグループの平均点を比べることにどの程度意味があるのだろうということに行き着きました。
そのため私は常々、「パーソナルリカバリーは、直接は測れないよ」という言い方をしていますが、もし可能性があるとすれば、利用者がスタッフを評価するINSPIREという尺度です。これはイギリスで開発されたもので、スタッフが自分のパーソナルリカバリーをどのぐらい応援・支援してくれていたかを利用者が評価するもので、東京大学のグループにより日本語版6が出されています。当事者の方が周囲を評価していくというのは、面白いアイデアだなと思いますね。
—パーソナルリカバリーを評価する尺度として、個別化された治療目標達成度を5段階で評価するGAS-D(Goal Attainment Scale for Depression:目標達成尺度)がありますが、この尺度についてはどのようにお考えでしょうか。
先ほど「リカバリー自体は測れない」という立場を示しましたが、直接リカバリーではないけれども近いもの、どの程度リカバリー志向型の支援であるかということは測ることはできるのではないかと考えています。むしろこれからはリカバリーそのものを測るというよりは、志向性を測る尺度の方が臨床的にも役立つのではないかという印象があります。また、臨床の現場では量的な研究、すなわち数量的なエビデンスを求められることもありますので、そういう意味では、GAS-Dも期待できる尺度ではないかと思っています。
初めて当事者と一緒に行った研究では、実にポジティブな経験が得られました
—山口先生が研究を行う際に、どのように当事者と協働しているのか教えてください。
初めて当事者と協働したのは、アメリカ連邦保健省薬物依存精神保健サービス部(SAMHSA)のものを参考に、日本人向けの「会話促進ツール」を作成するというSDM研究のときでした。
診察前に、ピアサポーターと当事者が「会話促進ツール」を使って、医師に相談したいことを一緒に決めたり、自分の治療ゴールを話し合ったり、先生に言えないことを話したりして、入力した内容がA4サイズの紙1枚で出てくるというものです。その紙を医師に見てもらい、どのような治療ゴールがあるか、体調はどうかなど、円滑なコミュニケーションを行うためのシステム構築を目的としていました。
ところが、ピアサポーターの方にそのシステムを初めて見せたとき、「不眠?副作用?言葉が難しくて分からない」と言われてしまったのです。そこで私たちは言葉をほぼ1から作り直し、不眠は「眠れない」、食欲不振は「食べたくない」など、ピアサポーターの方々に協力を仰ぎ、よりサービス当事者フレンドリーになるように作り上げていきました。これは実にポジティブな経験でした。
このような経験から、最近では当事者と一緒に研究を行わないと、本当に当事者に役立つのか、自分たちが方向性を間違えていないか怖いと思うようになり、ほぼ全ての研究を当事者の方と協働して行っています。
—精神保健福祉研究者という立場から、リカバリーでの支援について、臨床で実践できることがありましたらお聞かせください。
私は専門のバックグラウンドがソーシャルワークであり、師事した先生方からは目の前の当事者に半分、社会に半分の視点を持つよう教育を受けてきました。精神保健福祉研究者としての立場からは社会的な視点に重点を置きがちですが、両面からの考えをお伝えしたいと思います
イギリスやアメリカでは、リカバリーに関して多職種や訪問型の支援など、家族も含めた包括的なサービスというのが発展してきましたが、これだけでは足りないということでピアサポートやWRAP(Wellness Recovery Action Plan)と呼ばれる当事者同士がつながるような専門プログラムが形成されました。
日本ではベースとなる地域ケアが発展し切らないままリカバリーという概念が入ってきて、もちろんWRAPやその他集団プログラムも良いものですが、これまでの“通所&集団”という形態と合わせやすいので、どうしてもそちらに重点が置かれてきました。訪問や多職種での介入が進んでいないことの背景には、診療報酬などシステム的な課題があります。おそらく今後、リカバリー的な支援をしようと思うと次にぶつかる壁は構造的な課題です。その構造的な課題を放置したままですと、次世代の良質な支援も欧米からしか現れないとのではと考えます。
しかし、欧米を含めた海外ばかりが良いわけでもありません。現在は、今まで求めていた臨床的、社会的なリカバリーとは少し違う、内面的なことも大事にしていこうということで、少しずつ海外でも当事者と協働していこうという動きが始まっています。
一方で医療者の方々には、医療の枠外での当事者を知る機会をぜひ作っていただければと思います。医療から離れた場で、当事者が案外うまくやっていたり、反対に、診察室で見せている姿ほどうまくやれていなかったり、両方のケースがあります。みなさん医療者に見せる以外の顔を持っていますので、臨床の現場ではないところに少しアンテナを高く張っていただけると、“本当に必要な支援は何か”ということが少し見えてくるかもしれません。
私たちが実施したアンケートにおいて「患者のことを一番知っている臨床スタッフは誰か」という問いに対して、一番回答が多かったグループの一つは医師(主治医)でした。当事者の方々の中には、狭い社会や人間関係の中で生活されており、診察の時にだけ外出するという方もいることから、診察で出会える医師に信頼を置くことは珍しくないと思います。
また医療者も当事者のリカバリーを望んでいます。当事者が回復していく姿を見るたびに、どうしたら自分の実践が、当事者のソーシャルあるいはクリニカル、パーソナルなリカバリーに進んでいくのかなと、より関心を持って考えられているのではないでしょうか。そのような医師が増えれば増えるほど、構造的な問題も解決しやすいと思っています。良い支援には共通要素がありますので、その共通要素に気付いてくれる先生方がさらに増えることを期待しています。

<プロフィール>
精神保健福祉研究者 山口 創生 先生
国立精神・神経医療研究センター精神保健研究所 地域精神保健・法制度研究部 精神保健サービス評価研究室長
2003年、日本福祉大学社会福祉学部卒業。その後、大阪府立大学社会福祉学研究科およびロンドン大学キングス・カレッジ・ロンドンにて修士号、大阪府立大学人間社会学研究科にて博士号を取得。国立研究開発法人国立精神・神経医療研究センター精神保健研究所地域・地域精神保健・法制度研究部・精神保健サービス評価研究室長。専門は地域精神科医療保健福祉サービスの評価であり、特に精神障害者に対する就労支援を主たる研究テーマとしている。
取材/撮影:ルンドベック・ジャパン Progress in Mind Japan RC
取材日:2023年10月17日
取材場所:ルンドベック・ジャパン(東京都港区)
Progress in Mind Japan Resource Centerは、会員の皆様が安心して自由に意見交換できる場を提供することを目指しています。
本コンテンツに登場する先生方には、Progress in Mind Japan Resource CenterのWebコンテンツ用の取材であることを事前にご承諾いただいたうえで、弊社が事前に用意したテーマに沿ってご意見・ご見解を自由にお話しいただき、可能な限りそのまま掲載しています。
お話の内容は、すべての患者様や医療従事者に当てはまるものではなく、またそれらの内容は弊社の公式見解として保証するものではありません。